Autores:
Silvina Zabala-Travers1, Stoppiello Pablo2, Gottardo Bianchi2, Leticia Gaiero2, Claudio Silveri2, Nicolas Casales2
Filiación:
1Unidad de Planificación Quirúrgica Virtual e Impresión 3D, Departamento de Imagenología, Centro Hospitalario Pereira Rossell, Montevideo, Uruguay
2Unidad de Patología Oncológica Musculo-Esquelética, Montevideo, Uruguay
Email de contacto: s.zabala.travers@gmail.com
Los autores autorizan la publicación de éste caso clínico en la Sociedad Latinoamericana de Radiología Pediátrica.
1. HISTORIA CLÍNICA:
Sexo masculino, 14 años.
Dolor y tumoración de semanas de evolución, que el paciente refiere comenzó luego de traumatismo en pierna practicando deporte.
2. HALLAZGOS RADIOLOGICOS
¿Cómo describiría los hallazgos de las imágenes 1, 2 y 3?

Imagen 1
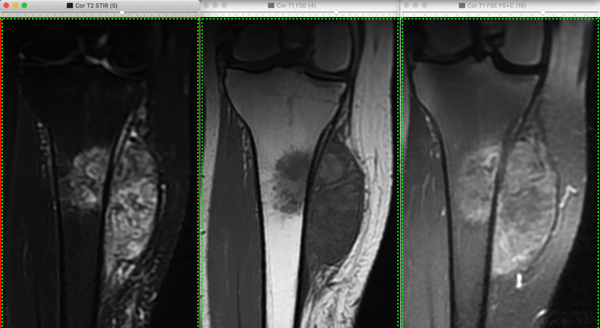
Imagen 2

Imagen 3
¿Cómo describiría los hallazgos de las imágenes 1, 2 y 3?
3. DESCRIPCIÓN DE LOS HALLAZGOS RADIOLÓGICOS:
En la imagen 1 se presentan imágenes seleccionadas en los tres planos de tomografía computada en las que se observa una alteración de la morfoestructura ósea a nivel metafisario. Se identifica un lesión hiperdensa metafisaria, de bordes mal delimitados, asociado a un aumento de la densidad a nivel de las partes blandas adyacentes que contiene gruesas calcificaciones. Dado que no contamos con la ventana ósea, no es posible evaluar las características del hueso cortical.
En la imagen 2 se presentan imágenes seleccionadas de resonancia magnética. De izquierda a derecha: secuencia STIR, T1 y T1 con Gadolinio. Se identifica una lesion metafisaria de bordes mal delimitados, discretamente heterogénea, hiperintensa en STIR, hipointensa en T1, que realza con medio de contraste. La lesión despliega el periostio con extensión subperióstica en sentido proximal y distal.
Es frecuente la presentación de este tipo de lesiones con una tumoración que el paciente o la familia nota posterior a un traumatismo, particularmente en los niños. Dado que es muy frecuente que inicialmente la lesión de partes blandas se confunda con un hematomas, es muy importante que como imagenólogos realicemos una correcta y completa evaluación, para no retrasar un diagnóstico oncológico y evitar resecciones no planificadas que comprometan el pronóstico del paciente.
Para evaluar este tipo de lesiones es fundamental estudiar todo el hueso involucrado y las articulaciones proximal y distal, descartando así lesiones satélite. No se muestran en el caso, pero se trataba de una lesión única.
Dada la edad del paciente, la localización de la lesión, la extensión intra y extraósea y las características de la lesión, se plantea como diagnóstico probable un osteosarcoma de superficie, que la biopsia confirma como de alto grado. Se realiza quimioterapia neoadyuvante y un nuevo control por imagen, en el que se observa un leve aumento del tamaño, sin cambios significativos en el aspecto de la lesión.
Se decide la planificación quirúrgica virtual del paciente.
4. Evalúe las imágenes 4,5 y 6. Sobre la planificación quirúrgica virtual.
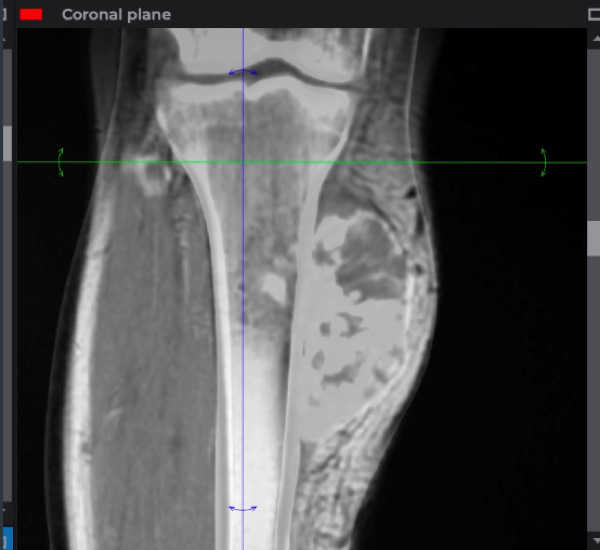
Imagen 4
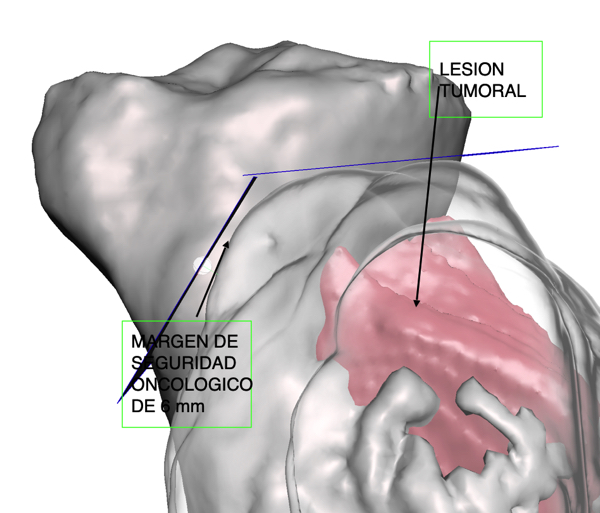
Imagen 5
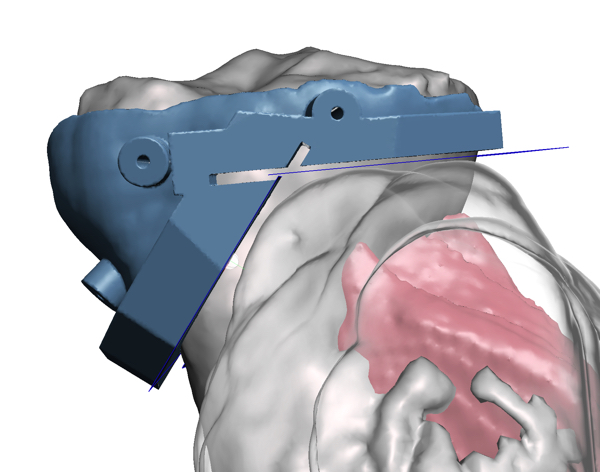
Imagen 6
Con respecto a la planificación quirúrgica virtual, seleccione las opciones verdaderas.
Please select 3 correct answers
5. DESCRIPCION DE LOS DIAGNÓSTICOS DIFERENCIALES Y DEL CASO CLÍNICO:
Estamos frente a un paciente adolescente, con gonalgia de difícil tratamiento y aumento de volumen. En estos casos siempre debemos considerar la posibilidad de una lesión oncológica, ya que femur distal y tibia proximal son localizaciones frecuentes de patología oncológica a esta edad. Es importante diferenciar el componente de partes bandas de la lesión tumoral de los hallazgos imagenológicos de un hematoma, error frecuente en nuestro medio, sobre todo vinculado a la asociación con traumatismos, ya que tiene importantes implicancias el retraso diagnóstico y tratamiento.
Este paciente presenta un osteosarcoma de superficie de alto grado, que no respondió favorablemente al tratamiento de quimioterapia neoadyuvante. El paciente tiene indicación de resección quirúrgica del segmento óseo afectado con márgenes oncológicos. En nuestro hospital se realiza la reconstrucción con injerto autólogo, utilizando la técnica de congelamiento pediculado. Esta técnica consiste en congelar el segmento óseo con tumor en nitrógeno liquido, provocando la necrosis de las células tumorales. El mismo segmento óseo se utiliza luego para la reconstrucción. Esto implica que no contamos con la pieza para estudiar los márgenes en anatomía patológica, por lo cual la precisión oncológica cobra especial importancia. Otro elemento a tener en cuenta en este paciente es que la lesión se encuentra muy próxima a la articulación. Particularmente, en pacientes pediátricos, nos inclinamos por alternativas que nos permitan conservarle su propia articulación, con el fin de preservar capacidad funcional a la vez de ahorrarle múltiples cirugías de recambio de prótesis a lo largo de su vida. La planificación quirúrgica virtual es clave para lograr la conservación de la articulación con seguridad oncológica.
Pasos de la planificación quirúrgica virtual:
- Se realizó el biomodelo 3D híbrido, es decir, fusionando imágenes de tomografía y resonancia magnética. Para la fusión de imágenes y segmentación se utilizó el Software Inobitec DicomViewerPRO. El biomodelo óseo se obtuvo de la tomografía computada, utilizando segmentación semiautomática, con corrección manual. El biomodelo de la lesión se obtuvo de la resonancia magnética, utilizando segmentación manual. La segmentación fue realizada por médico imagenólogo (imagen4).
- Se realizó la simulación del margen oncológico de 6 mm, que se observa en la imagen5 como un halo transparente rodeando la lesión. La elección de un margen oncológico de 6 mm se realizó balanceando seguridad oncológica y el grosor de hueso sano remanente necesario para la conservación de la articulación.
- Se planificaron dos planos de osteotomía, respetando el margen oncológico, dejando la mayor cantidad de hueso tibial sano posible, que permitiera la reconstrucción conservando la articulación. Se midió la distancia desde el platillo tibial hasta el borde del margen oncológico distal, para marcar la zona a sumergir en el nitrógeno liquido, durante el congelamiento pediculado.
- Se diseñó una guía de corte con pines de fijación para usarse durante el procedimiento quirúrgico (imagen6). La guía se imprimió en resina biocompatible (impresora y estación de lavado y curado Anycubic) y se esterilizó en autoclave, con el protocolo adecuado.
Para la simulación pre-quirúrgica, y para ser utilizados como guía intraquirúrgica durante el procedimiento, se realizó la impresión 3D en Ácido poliláctico (PLA) de los siguientes biomodelos en tamaño real: tibia con tumor y fragmentos de tibia post osteotomía (impresora Flashforge Creator Pro). El PLA se esterilizó con óxido de etileno para ser utilizado en la cirugía. Durante la simulación pre-quirúrgica se comprobó la correcta coaptación de la guía en el modelo óseo y se practica la osteotomía (imagen7).

En la imagen8 se muestra el uso del biomodelo durante el procedimiento (a), la guía de corte colocada y fijada en el hueso del paciente (b), y la correlación del modelo en PLA utilizado como guía intraoperatoria (c).

En la figura9 se presenta el uso de los biomodelos impresos como elementos adicionales de certificación de precisión de la osteotomía: el fragmento en PLA, que coapta con el resultante óseo de tibia post osteotomía (a), la radiografía simple posterior a la osteotomía (b) en comparación con el biomodelo de tibia fragmentado (c).

El paciente tuvo una excelente recuperación funcional y se mantiene en remisión hasta el momento actual.
6. REFERENCIAS
(1) Zabala-Travers, Silvina. “Biomodeling and 3D Printing: A novel radiology subspecialty” Annals of 3D Printed Medicine 4 (2001): 100038