Autora:
Dra. Leticia Verónica Gadea Rodríguez
Hospital Pereira Rossell
Montevideo, Uruguay
La autora autoriza la publicación de este caso clínico en Sociedad Latinoamericana de Radiología Pediátrica.
Caso premiado en el Congreso SLARP Montevideo 2024
1. BREVE HISTORIA CLÍNICA
12 años, sexo femenino.
Antecedentes Familiares: Tía materna fallecida de cáncer de ovario a los 32 años.
Antecedentes ginecológicos: Menarca hace 6 meses, 2 ciclos irregulares.
Enfermedad actual: consulta por dolor abdominal de 1 mes de evolución localizado en hipogastrio, en aumento, acompañado de distensión abdominal. Astenia, adinamia, anorexia, adelgazamiento.
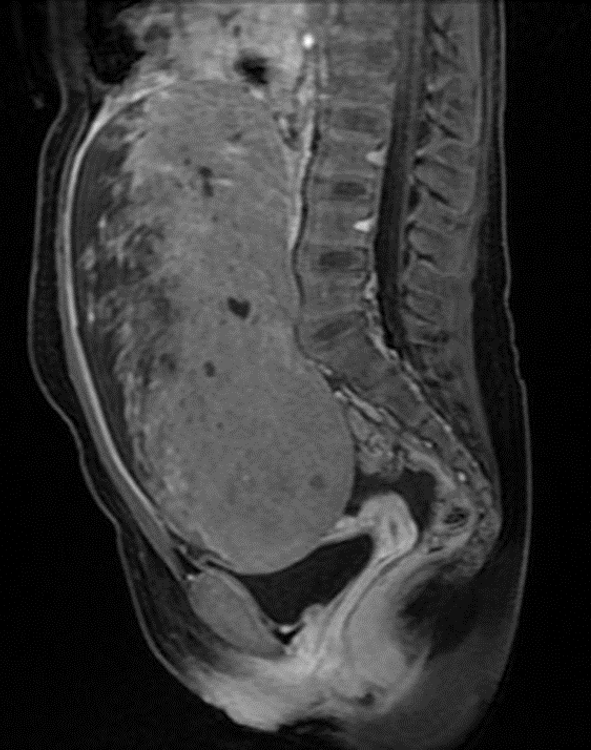
Examen físico: Abdomen distendido, doloroso a la palpación. Se palpa tumoración bien delimitada que ocupa desde hipogastrio hasta epigastrio.
Paraclínica: BHCG: 68, LDH: 1680, CA 125: 49, Estradiol: 41, AFP: 0.7.
2. Hallazgos radiológicos
Seleccione la opción correcta
3. Descripción de los hallazgos
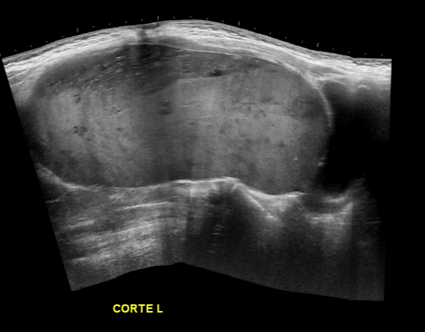
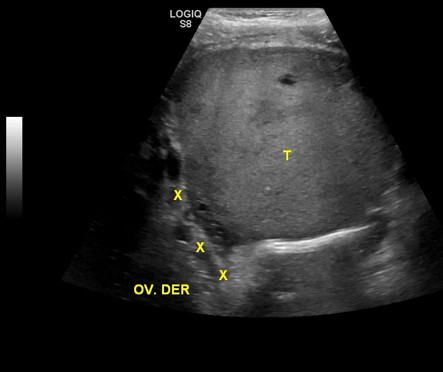
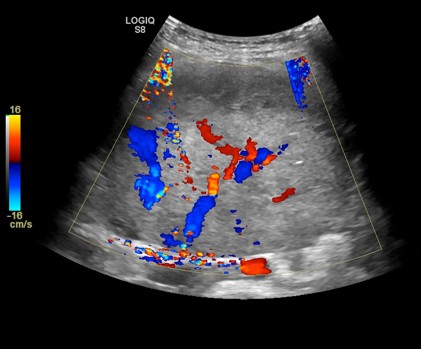
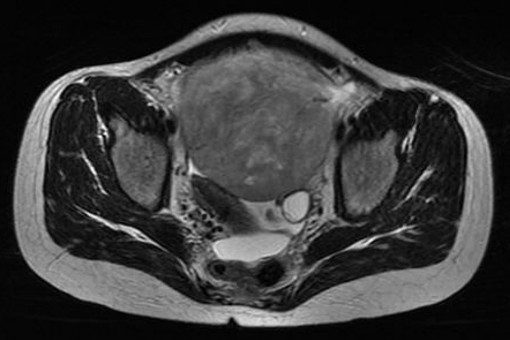
En el ultrasonido (imagen 1, 2 y 3: longitudinal panorámico, transverso a nivel de pelvis, Doppler color) se reconoce voluminosa masa abdominopélvica, de bordes definidos, sólida con algunos sectores quísticos, heterogénea, vascularizada, con comportamiento expansivo, que presenta origen anexial derecho.
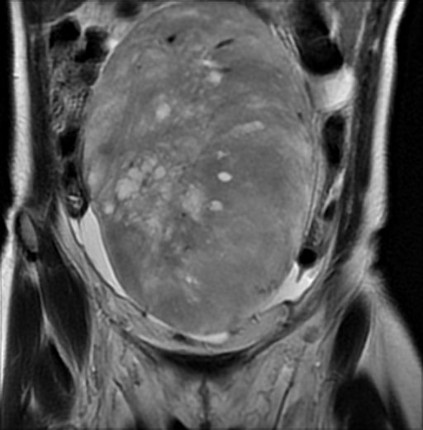
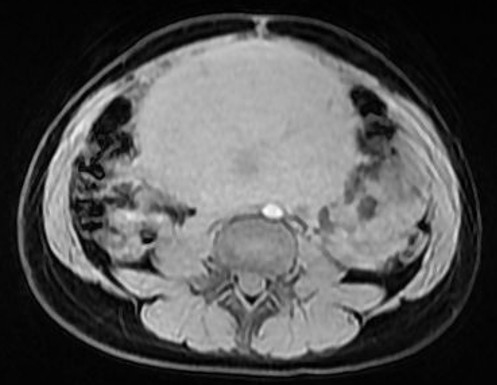
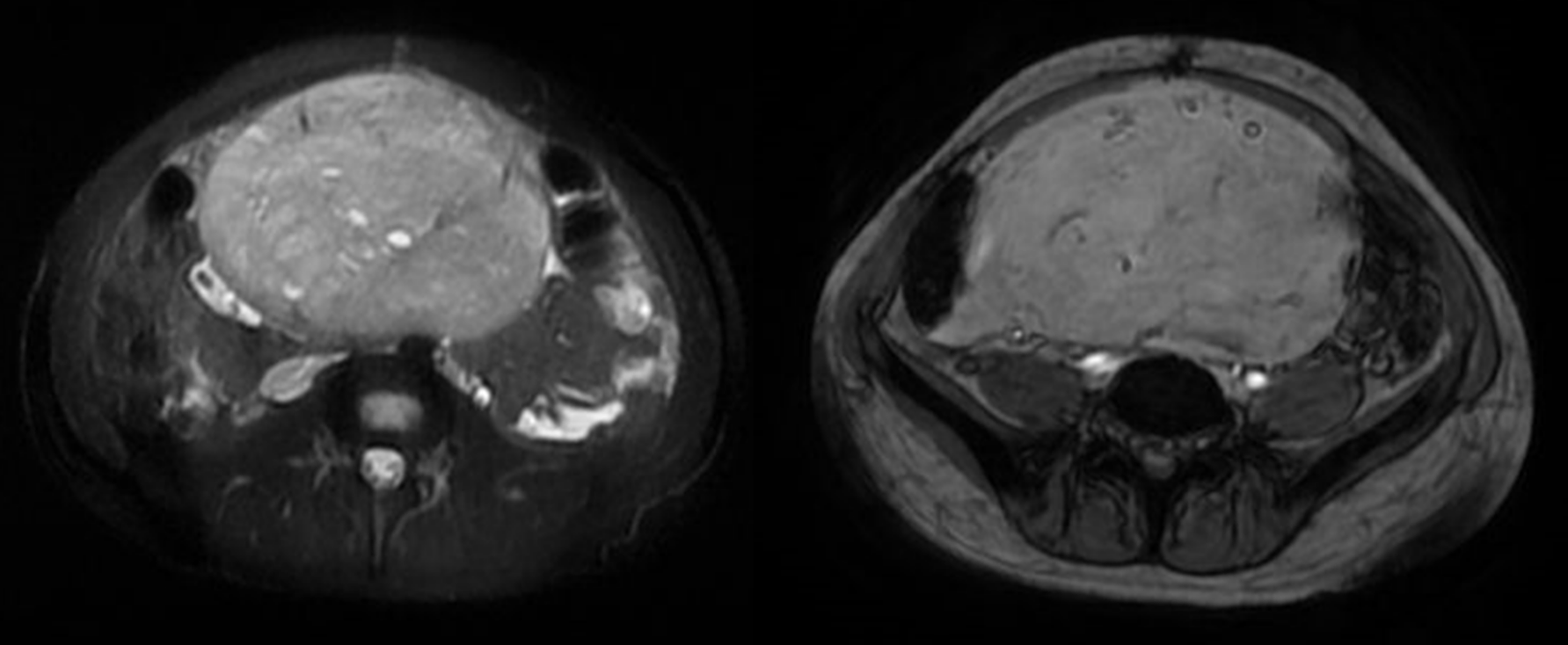
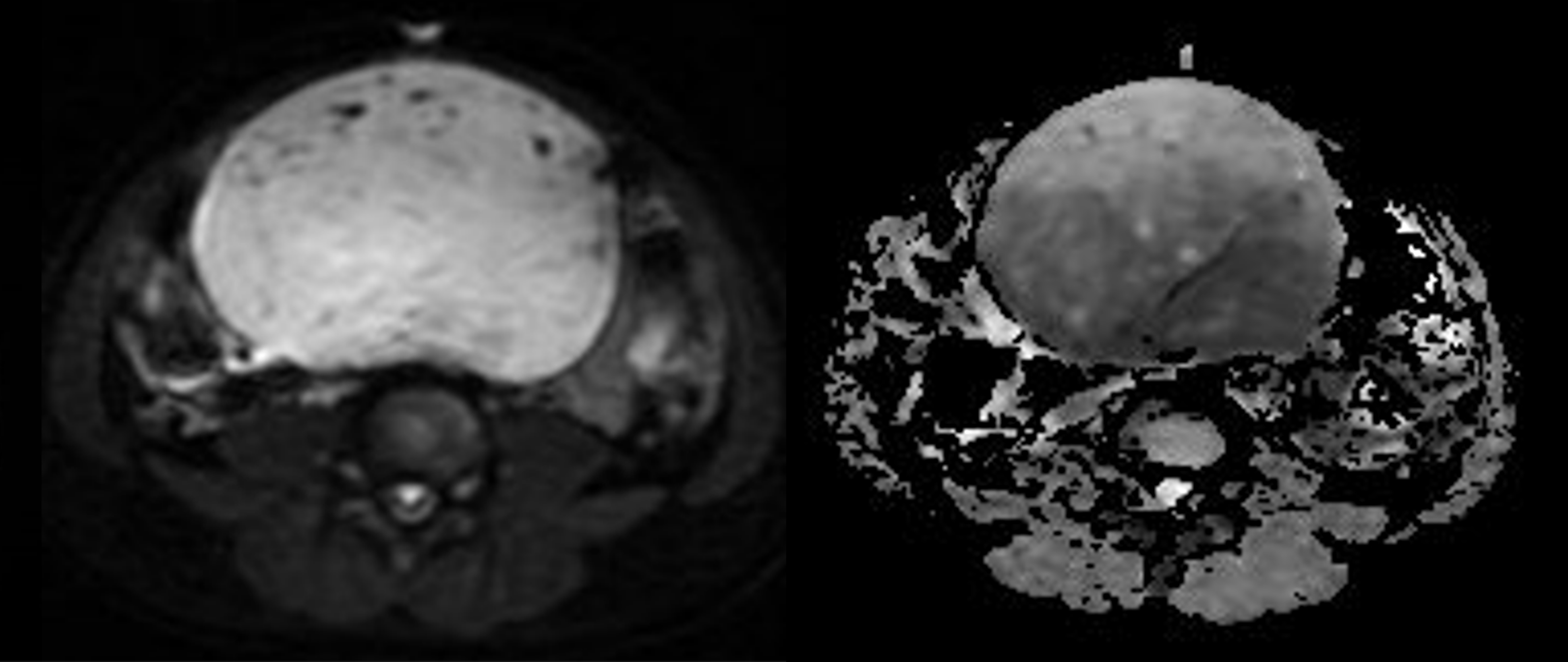
La resonancia realizada a este paciente demostró la caracterización tisular de la tumoración, visualizándose un componente sólido de señal intermedia y heterogénea en T2, con pequeños sectores quísticos (imagen 4 y 5: coronal y axial T2), de bordes bien delimitados a expensas de una cápsula fina y regular y algunos sutiles septos en su interior, ambos hipointensos en todas las secuencias. El realce de la lesión es moderado (imagen 6 y 7: axial y coronal T1 post gadolinio con supresión de la grasa).
No se demuestra grasa macroscópica, intracelular ni calificaciones (Imagen 8: T2 con saturación de la grasa y SWAN).
Presenta líquido libre en Douglas, no se observan nódulos peritoneales.
El grado de restricción es heterogéneo dentro de la masa demostrándose mayor caída de la señal en el mapa de ADC en el sector posterior(imagen 9, secuencias axiales DIFUSIÓN Y ADC).
4. Diagnósticos diferenciales
Seleccione la opción correcta
5. Descripción del diagnóstico diferencial y de todo el caso de forma más detallada.
Los tumores ováricos son raros en la edad pediátrica representando del 1 al 5% de todos los tumores infantiles. Dentro de los tumores sólidos la gran mayoría son de estirpe germinal y benignos.
El teratoma maduro es el más frecuente de los tumores de células germinales, constituye un tumor benigno formado por tejido maduro de las tres estirpes germinales celulares: ectodermo, mesodermo y endodermo.
Frecuentemente son asintomáticos, siendo un hallazgo incidental en mujeres jóvenes, por otro motivo de estudio.
Suelen ser de crecimiento lento, uniloculares y unilaterales, menores a 10cm. Se presentan como una tumoración sólido-quística expansiva. Presentan componente graso y calcificaciones (dientes, hueso) en hasta un 60% de los casos, siendo esta su principal característica diagnóstica (nódulo de Rokitansky).
Se puede complicar con torsión anexial o ruptura. En muy raras ocasiones puede generar un síndrome paraneoplásico. La transformación maligna es rara.
El teratoma inmaduro es un tumor germinal maligno poco frecuente compuesto por tejido derivado de las tres capas germinales, pero con presencia de tejido embrionario inmaduro, especialmente neuroectodermo. De la epidemiología se destaca su aparición en la edad pediátrica y adultos jóvenes, típicamente ubicado en el ovario (aunque puede localizarse en testículo, mediastino, retroperitoneo y SNC).
En cuanto a su comportamiento tiende a crecer rápidamente, estando su potencial maligno directamente relacionado con el grado histológico, es decir la cantidad de tejido inmaduro. Pueden secretar AFP, siendo útil para su diagnóstico y seguimiento.
En sus hallazgos por imagen destacamos un componente sólido predominante, más vascularizado, crecimiento rápido, gran tamaño al momento del diagnóstico, presencia de calcificaciones irregulares, con riesgo de metástasis, sobre todo hematógena.
El disgerminoma es un tumor de células germinales poco común, representa entre el 1% y el 2% de todos los tumores de ovario malignos.
Se presenta más frecuente en mujeres jóvenes (2da. década) con compromiso del ovario derecho (la presentación bilateral es inusual).
Está asociado a disgenesia gonadal (Síndrome de Swyer).
La diseminación metastásica es tardía y comúnmente hacia el sistema linfático. El compromiso peritoneal está presente cuando hay ruptura tumoral. El pronóstico es excelente con sobrevida mayor al 90% a los 5 años.
El diagnóstico definitivo es histológico.
Orientan: LDH elevada, aunque es un marcador inespecífico y ocasionalmente BHCG.
Las características radiológicas descritas son tumor ovárico grande, de comportamiento expansivo, unilateral, sólido y lobulado con tabiques internos que realzan marcadamente.
Los tumores ováricos epiteliales representan 60-70% de los tumores de ovario, se dan en la mujer adulta (40-60 años) y en el 90% son malignos. Su origen es el epitelio celómico superficial del ovario.
El subtipo más frecuente es el seroso. En su presentación benigna, característicamente un quiste unilocular de paredes finas. En el caso maligno, se manifiesta como un quiste multilocular con papilas intraluminales, tabiques gruesos y es bilateral en la mitad de los casos.
Le sigue en frecuencia el subtipo mucinoso, tumoraciones quísticas de gran tamaño, multiloculadas, con líquido de diferentes características. Orientan a malignidad la presencia de nódulos murales sólidos o tabiques irregulares. Existe riesgo de pseudomixoma peritoneal si se rompen.
El linfoma es un tumor raro del ovario. Puede ser primario (excepcional, corresponde al 1 % de los tumores extranodales), mas frecuentemente secundarios, debido a diseminación de un tumor sistémico.
La edad de presentación es en adultas jóvenes y de mediana edad. Corresponde usualmente a un linfoma no Hodgkin difuso de células B grandes.
Las claves en la imagen constituyen una masa sólida, homogénea, bilateral, de gran tamaño. Existe preservación de la forma ovárica a pesar de su considerable volumen. No se visualiza necrosis, hemorragia ni calcificaciones. Por su alta celularidad restringe.
6. Diagnóstico final
Haz click aquí para ver el diagnóstico final
Disgerminoma
7. Bibliografía
- Amante S, Félix A, Cunha TM. Ovarian dysgerminoma: clues to the radiological diagnosis. DiagnIntervRadiol . 2023 Jan;29(1):18-23. doi:10.5152/dir.2022.21317.
- Lahnine G, Benabderrazik B, Akammar A, El Bouardi N, Alami B, Lamrani MY, Maaroufi M, Boubbou M, Haloua M. Imaging appearance of ovarian dysgerminoma: A report of two cases. Radiology Case Reports. 2024 Aug 1;19(8):3434-8.
- Cacioppa LM, Crusco F, Marchetti F, Duranti M, Renzulli M, Golfieri R. Magnetic resonance imaging of pure ovarian dysgerminoma: a series of eight cases. Cancer Imaging. 2021 Dec;21:1-7.
- Cheung AN, Malpica A, Goh RC, Khunamornpong S. Tumours of the Peritoneum-Carcinomas and Sarcomas Metastatic to the Peritoneum. WHO Classification of Tumours, 5th Edition, Female Genital Tumours. 2020.
- Liu S, Zhang H. Giant ovarian dysgerminoma in an adolescent. Asian journal of surgery. 2023 Dec;46(12):5805-6.
- Rueda FV, Pascual FJ, Uribe AS, Salas RM, Gil ÁE, Pérez JI, Esteban RM. Análisis de los tumores sólidos ováricos pediátricos en nuestra población. InAnales de Pediatría 2020 Feb 1 (Vol. 92, No. 2, pp. 88-93). Elsevier Doyma.